Resumen rápido: El impétigo ampolloso en pediatría se trata con mupirocina tópica en casos leves y cefalexina oral en casos extensos; el diagnóstico y tratamiento deben ser indicados por un pediatra.
- El impétigo ampolloso es causado por Staphylococcus aureus productor de toxinas exfoliativas y afecta principalmente a lactantes y preescolares.
- La mupirocina tópica al 2% es el tratamiento de primera línea para lesiones localizadas (menos de 5 lesiones) sin compromiso sistémico.
- Los casos extensos, con fiebre o en neonatos requieren antibióticos orales (cefalexina) o intravenosos (cloxacilina/vancomicina) y evaluación médica urgente.
- La exclusión escolar temporal y las medidas de higiene estricta son esenciales para controlar el contagio en el hogar y la comunidad.
- La falta de mejoría tras 48-72 horas de tratamiento obliga a reevaluar la cepa bacteriana, considerando resistencia a antibióticos como MRSA.
Resumen rápido: El tratamiento del impétigo ampolloso en pediatría se basa en antibióticos tópicos u orales según la extensión de las lesiones, siendo la mupirocina tópica y la cefalexina oral las opciones más utilizadas en niños. La identificación temprana y el manejo adecuado previenen complicaciones como la celulitis o la glomerulonefritis postestreptocócica.
- El impétigo ampolloso es causado principalmente por Staphylococcus aureus, que produce toxinas exfoliativas formando ampollas flácidas características en piel.
- El tratamiento antibiótico tópico (mupirocina o ácido fusídico) es suficiente en casos localizados; los casos extensos o con fiebre requieren antibióticos orales o intravenosos.
- La higiene estricta y el aislamiento temporal del niño del jardín infantil o colegio son medidas fundamentales para evitar el contagio.
- La resistencia a la meticilina (S. aureus MRSA) es una consideración creciente en Chile; el pediatra debe guiar la elección del antibiótico según el contexto clínico y epidemiológico local.
- La mayoría de los casos responde bien al tratamiento en 7-10 días, pero la falta de mejoría obliga a reevaluar la cepa bacteriana y ajustar la terapia.
¿Qué es el impétigo ampolloso y por qué afecta más a los niños?
El impétigo es la infección bacteriana cutánea más frecuente en la infancia. Existen dos formas clínicas principales: el impétigo no ampolloso (o costroso) y el impétigo ampolloso, que representa aproximadamente el 30% de todos los casos. Esta segunda variante es producida casi exclusivamente por cepas de Staphylococcus aureus del grupo fágico II, capaces de secretar toxinas exfoliativas (ET-A y ET-B) que rompen los desmosomas de la epidermis superficial, generando ampollas flácidas llenas de líquido claro o turbio.
Los lactantes y preescolares son el grupo más vulnerable, especialmente en los meses cálidos y húmedos del año —condiciones frecuentes en el norte de Chile y en zonas costeras—. La piel delgada, la inmadurez inmunológica y el contacto estrecho en salas cunas y jardines infantiles facilitan la transmisión por contacto directo o por fómites.
Desde el punto de vista epidemiológico, el Ministerio de Salud de Chile (MINSAL) clasifica el impétigo como una infección de notificación no obligatoria, pero los brotes en establecimientos educacionales deben comunicarse a la autoridad sanitaria local para el control de foco.
Diagnóstico clínico del impétigo ampolloso en niños
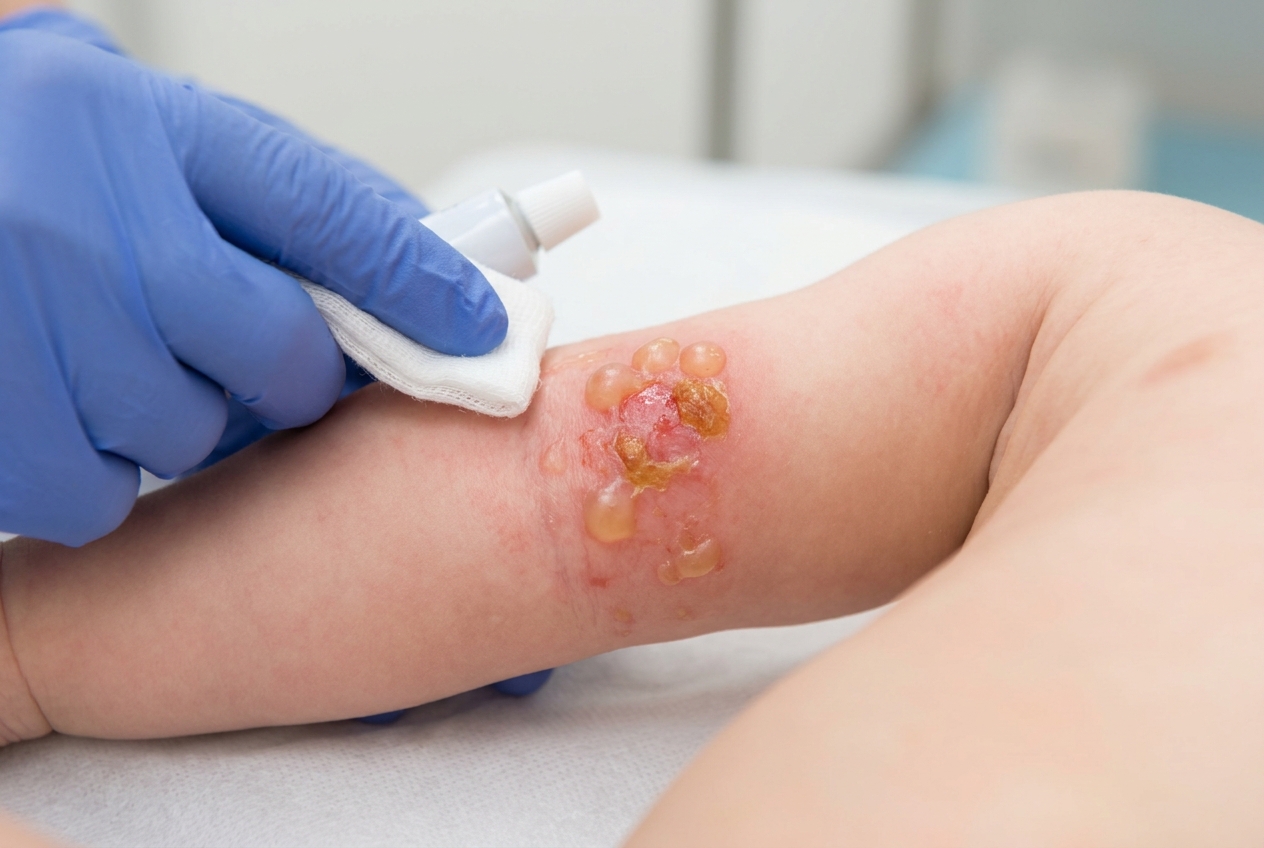
El diagnóstico es fundamentalmente clínico. Las lesiones características son ampollas flácidas de 1 a 2 cm que se rompen con facilidad, dejando una base eritematosa húmeda con un collarete de piel descamada en el borde. A diferencia del impétigo costroso, las costras melicéricas son menos prominentes y el líquido ampolloso puede tornarse purulento.
Localización más frecuente
- Cara (zona perioral y nasal)
- Tronco y región del pañal en lactantes
- Extremidades, especialmente en zonas de roce o traumatismo previo
- Cuero cabelludo en recién nacidos (impétigo neonatal)
Exámenes complementarios
En la mayoría de los casos leves no se requieren exámenes de laboratorio. Sin embargo, ante lesiones extensas, recurrencia, sospecha de MRSA o presentación en neonatos, se recomienda:
- Cultivo de secreción ampollosa con antibiograma para guiar la terapia.
- Hemograma y PCR si hay compromiso sistémico (fiebre, decaimiento).
- Uroanálisis en casos de impétigo estreptocócico asociado para descartar glomerulonefritis postestreptocócica (más relacionada con el tipo costroso, pero siempre a considerar).
Tratamiento del impétigo ampolloso en pediatría: opciones y esquemas
La elección del tratamiento en pediatría depende de la extensión de las lesiones, la edad del paciente, la presencia de complicaciones y el perfil de resistencia local. A continuación se presentan las principales opciones terapéuticas:
| Escenario clínico | Tratamiento de elección | Duración | Observaciones |
|---|---|---|---|
| Lesiones localizadas (<5 lesiones), sin fiebre | Mupirocina tópica 2% (3 veces/día) | 5–7 días | Primera línea recomendada por la AAP y guías chilenas |
| Lesiones localizadas, alternativa tópica | Ácido fusídico tópico 2% (3 veces/día) | 5–7 días | Disponible en Chile; evitar uso prolongado por riesgo de resistencia |
| Lesiones extensas o múltiples (>5 lesiones) | Cefalexina oral 25–50 mg/kg/día dividido c/6–8 h | 7 días | Cefalosporina de 1ª generación; cubre bien S. aureus meticilino-sensible |
| Alergia a betalactámicos (no anafilaxia) | Clindamicina oral 20–30 mg/kg/día dividido c/8 h | 7 días | Verificar sensibilidad local; buena cobertura para MRSA comunitario |
| Sospecha o confirmación de MRSA comunitario | Cotrimoxazol oral (TMP-SMX) o clindamicina según antibiograma | 7–10 días | Decisión debe ser guiada por pediatra o infectólogo pediátrico |
| Neonatos o lactantes con compromiso sistémico | Hospitalización + cloxacilina IV o vancomicina IV (si MRSA) | Según evolución | Urgencia pediátrica; riesgo de síndrome de la piel escaldada estafilocócica (SSSS) |
Es fundamental que la prescripción antibiótica sea realizada por un médico. Si buscas orientación especializada, puedes encontrar un pediatra en MEDICOS VE para evaluar el caso de tu hijo de forma oportuna.
Técnica correcta para aplicar el antibiótico tópico
- Lavar suavemente la zona afectada con agua tibia y jabón neutro.
- Retirar con cuidado las costras o el techo de las ampollas con una gasa estéril humedecida (sin frotar).
- Secar con palmaditas y aplicar una capa fina de mupirocina o ácido fusídico.
- Cubrir con apósito no adherente si la lesión está en zona de roce.
- Lavarse las manos antes y después del procedimiento.
Cuidados en casa y medidas de control del contagio

El manejo domiciliario es clave para la recuperación y para evitar la diseminación dentro del hogar. El impétigo se transmite por contacto directo con las lesiones o con objetos contaminados (toallas, ropa, juguetes).
Medidas higiénicas esenciales
- Lavar las manos frecuentemente con agua y jabón, especialmente después de tocar las lesiones.
- No compartir toallas, ropa de cama, utensilios ni juguetes con el niño afectado.
- Cortar las uñas del niño para evitar el rascado y la autoinfección a otras zonas.
- Lavar la ropa y sábanas con agua caliente (≥60°C) durante el período de tratamiento.
- Exclusión escolar: el niño puede reintegrarse al jardín o colegio una vez que las lesiones estén cubiertas o hayan cicatrizado, generalmente tras 24–48 horas de tratamiento antibiótico efectivo. Consultar siempre con el médico tratante.
Estas recomendaciones están alineadas con las directrices del Departamento de Epidemiología del MINSAL para el control de infecciones cutáneas en establecimientos educacionales.
Complicaciones del impétigo ampolloso no tratado o mal tratado
Aunque el impétigo ampolloso suele ser una infección autolimitada y de buen pronóstico, la falta de tratamiento oportuno o un manejo inadecuado puede derivar en complicaciones serias, especialmente en lactantes pequeños o niños inmunocomprometidos.
Complicaciones locales
- Celulitis: extensión de la infección a capas más profundas de la piel, con eritema, calor y edema.
- Linfangitis y linfadenitis: compromiso de los vasos y ganglios linfáticos regionales.
- Ectima: forma ulcerada que penetra hasta la dermis, dejando cicatriz.
Complicaciones sistémicas
- Síndrome de la piel escaldada estafilocócica (SSSS): cuadro grave en neonatos y lactantes, con desprendimiento epidérmico generalizado por toxinas exfoliativas diseminadas vía hematógena. Requiere hospitalización urgente.
- Bacteriemia y sepsis: poco frecuente pero de alta mortalidad en menores de 3 meses.
- Glomerulonefritis postestreptocócica: más asociada al impétigo costroso por Streptococcus pyogenes, pero siempre a vigilar si hay hematuria o edema.
¿Cuándo consultar a un especialista o acudir a urgencias?
Consulta de forma urgente si el niño presenta alguno de los siguientes signos de alarma:
- Fiebre alta (>38,5°C) que no cede con antitérmicos.
- Lesiones que se extienden rápidamente en horas o días.
- Aparición de ampollas en mucosas (boca, ojos, genitales).
- Piel que se desprende en áreas grandes (signo de Nikolsky positivo), posible SSSS.
- Decaimiento marcado, rechazo alimentario o irritabilidad intensa, especialmente en lactantes.
- Hinchazón facial, de manos o pies, o disminución del volumen urinario (posible compromiso renal).
- Falta de mejoría tras 48–72 horas de tratamiento antibiótico correctamente administrado.
- Niño menor de 3 meses con cualquier lesión cutánea infecciosa.
En Chile, puedes acudir al SAPU o al servicio de urgencias del hospital más cercano de tu red FONASA. Si el caso no es urgente pero requiere evaluación especializada, agenda una consulta con un pediatra en MEDICOS VE, donde encontrarás profesionales disponibles tanto para atención presencial como telemedicina.
Impétigo ampolloso recurrente: ¿qué hacer?
Algunos niños presentan episodios repetidos de impétigo ampolloso, lo que puede indicar portación nasal de S. aureus en el propio niño o en convivientes del hogar. En estos casos, el pediatra puede indicar:
- Descolonización nasal con mupirocina intranasal 2% aplicada 2 veces al día durante 5 días en el niño y, si corresponde, en los contactos cercanos.
- Baños con clorhexidina al 2–4% (diluida según indicación médica) para reducir la carga bacteriana en piel.
- Cultivo de hisopado nasal del paciente y convivientes para identificar la fuente de reinfección.
- Evaluación de posibles inmunodeficiencias subyacentes si los episodios son muy frecuentes o graves.
La recurrencia también puede estar relacionada con condiciones dermatológicas de base como la dermatitis atópica, que altera la barrera cutánea y favorece la colonización por S. aureus. Un pediatra especializado disponible en MEDICOS VE puede orientarte sobre el manejo integral de estas situaciones.
Conclusión: actúa rápido y con el apoyo del especialista adecuado
El tratamiento del impétigo ampolloso en pediatría es efectivo cuando se inicia de forma oportuna y con el antibiótico correcto según la extensión y gravedad del cuadro. La mupirocina tópica es la primera línea en casos leves, mientras que la cefalexina oral cubre los casos más extensos. La higiene, el control del contagio y la vigilancia de señales de alarma son pilares igual de importantes que el antibiótico.
No intentes automedicar a tu hijo: la elección del antibiótico, la dosis y la duración del tratamiento deben ser indicadas por un médico, considerando la edad del niño, su historial clínico y el perfil de resistencia bacteriana local. Ante cualquier duda, consulta con un pediatra en MEDICOS VE y recibe orientación profesional de forma rápida y accesible, ya sea de forma presencial o por telemedicina.
Preguntas frecuentes
¿Cuánto tiempo tarda en curar el impétigo ampolloso en niños con tratamiento?
Con tratamiento antibiótico adecuado, la mayoría de los casos de impétigo ampolloso en niños mejora visiblemente en 48-72 horas y se resuelve completamente en 7 a 10 días. Si no hay mejoría en ese plazo, el pediatra debe reevaluar el caso y posiblemente ajustar el antibiótico.
¿El impétigo ampolloso se contagia en el jardín infantil o colegio?
Sí, el impétigo ampolloso es altamente contagioso por contacto directo con las lesiones o con objetos contaminados. El niño debe permanecer en casa hasta que las lesiones estén cubiertas o hayan cicatrizado, generalmente tras 24-48 horas de tratamiento efectivo, según indicación médica.
¿Puedo usar mupirocina sin receta médica para el impétigo de mi hijo?
En Chile, la mupirocina tópica requiere prescripción médica. Aunque es un antibiótico tópico de uso frecuente, su indicación, dosis y duración deben ser evaluadas por un pediatra para asegurar que el diagnóstico sea correcto y evitar el desarrollo de resistencia bacteriana.
¿El impétigo ampolloso puede dejar cicatrices?
En general, el impétigo ampolloso no deja cicatrices cuando se trata correctamente y el niño no rasca las lesiones. Sin embargo, si evoluciona a ectima (forma ulcerada más profunda) por falta de tratamiento o rascado intenso, puede dejar marcas permanentes en la piel.
¿Cuál es la diferencia entre impétigo ampolloso e impétigo costroso?
El impétigo ampolloso es causado exclusivamente por Staphylococcus aureus y forma ampollas flácidas que se rompen dejando una base húmeda rojiza. El impétigo costroso (no ampolloso) puede ser causado por Streptococcus pyogenes o S. aureus y se caracteriza por costras amarillentas de aspecto melicérico, siendo más frecuente en cara y extremidades.
¿El impétigo ampolloso en bebés es una emergencia médica?
En neonatos y lactantes menores de 3 meses, el impétigo ampolloso debe considerarse una urgencia médica, ya que puede evolucionar rápidamente al síndrome de la piel escaldada estafilocócica (SSSS), una complicación grave con desprendimiento epidérmico generalizado que requiere hospitalización y tratamiento intravenoso inmediato.
Fuentes consultadas
- Impetigo: Diagnosis and Treatment — American Academy of Family Physicians
- Skin and Soft Tissue Infections in Children — National Institutes of Health (NIH) - StatPearls
- Guía Clínica de Infecciones de Piel y Partes Blandas — Ministerio de Salud de Chile (MINSAL)
- Impetigo in children: epidemiology, clinical features and management — World Health Organization (WHO)


